1) La malattia infettiva guarisce quando il paziente sviluppa la risposta immunitaria. Il paziente guarito e' immune per un certo tempo, che puo' variare da qualche anno all'intera durata della vita. Le malattie infettive che guariscono per ragioni diverse dall'acquisizione dell'imunita' sono rarissime (mentre sono abbastanza numerose quelle che nonostante l'immunita' non guariscono e invece cronicizzano).
2) L'epidemia finisce quando la maggioranza della popolazione suscettibile e' diventata immune, grazie alla malattia o ad un vaccino. La percentuale di imunizzazione necessaria a interrompere l'epidemia e' variabile in relazione alla contagiosita' della malattia.
3) L'epidemia finisce in genere molto prima di quanto ci si aspetterebbe sulla base del precedente punto 2. Ad esempio l'influenza spagnola del 1918 colpi' il 30% della popolazione mondiale dell'epoca e si estinse quando ancora era disponibile un 70% di popolazione che non aveva contratto la malattia. Le epidemie annuali di influenza in Italia colpiscono circa il 10% della popolazione e quando si estinguono il 90% della popolazione e' stato risparmiato. Questo suggerisce che la popolazione suscettibile sia in genere una percentuale relativamente bassa della popolazione totale. Le possibili ragioni sono molte: ad esempio immunita' crociata lasciata da epidemie precedenti o ridotta suscettibilita' per motivi genetici. D'altra parte in alcuni casi di introduzione di un virus precedentemente ignoto alla popolazione si sono verificate nella storia epidemie con tasso di infezione elevatissimi (ad es. il vaiolo durante la colonizzazione dell'America).
4) L'epidemia inizia in genere con tassi di attacco elevati e fasi esponenziali esplosive, che fanno temere esiti molto piu' gravi di quelli che poi vengono effettivamente registrati. Questo accade perche' l'epidemia inizia sempre in quei luoghi e tra quelle popolazioni che presentano la massima sensibilita'. Anche quando l'epidemia inizia in sordina in un ambiente meno favorevole, la fase esplosiva, nella quale viene riconosciuta, si verifica quando il contagio viene portato in aree piu' favorevoli.
5) La letalita' dell'epidemia e' massima nelle fasce a rischio: anziani, malati cronici, persone denutrite, campi profughi, etc. L'eccesso di mortalita' e' uno dei dati piu' solidi per valutare il decorso dell'epidemia perche' il numero degli affetti trascura le forme di malattia sub-cliniche o non diagnosticate. Bisogna pero' valutare questo dato con prudenza perche' l'epidemia per ragioni puramente statistiche puo' avere intensita' variabile da un luogo all'altro e da un momento all'altro e questo fa si che dati estremamente allarmanti raccolti in una regione possano contrastare con dati rassicuranti raccolti in un'altra. Inoltre, per le stesse ragioni considerate ai punti 3 e 4, le stime iniziali di letalita' sono in genere piu' elevate di quelle che si registrano quando l'epidemia si trova in fase piu' avanzata.
Nota: si definisce letalita' di una malattia il rapporto tra il numero di decessi ed il numero di casi di malattia. Occorre distinguere la letalita' misurata sui casi diagnosticati (CFR, Case Fatality Rate) dalla letalita' calcolata sulla stima dei casi totali, inclusi quelli non diagnosticati (IFR, Infection Fatality Rate); ovviamente l'IFR e' inferiore al CFR, a volte significativamente inferiore. Si definisce invece mortalita' il rapporto tra il numero di decessi in una certo intervallo di tempo (in genere un anno) e la numerosita' della popolazione considerata. Il tasso di mortalita' tipico delle societa' avanzate e' di poco superiore all'1% annuo (10.000 decessi per milione di abitenati e per anno). Si definisce mortalita' di una malattia il numero di decessi attribuiti a quella malattia per milione di abitanti e per anno.
6) Una popolazione di dimensioni superiori a quelle di un villaggio (indicativamente: 5-10 mila persone) non si comporta come un tutt'uno rispetto all'epidemia ma come un insieme di piccoli gruppi strettamente connessi al loro interno e meno strettamente connessi tra loro. Ad esempio i bambini di una scuola costituiscono un gruppo, ma i bambini di due scuole formano due gruppi separati. Come conseguenza l'esordio dell'epidemia e' meno esplosivo di come prevedono i modelli semplici e piu' prolungato nel tempo. Le caratteristiche del contagio contribuiscono a definire la dimensione dei gruppi.
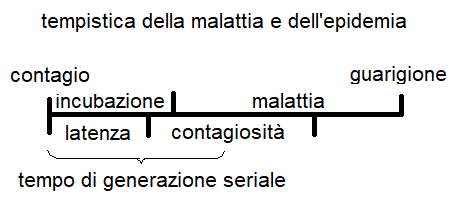
7) L'epidemia ha una sua tempistica, scandita dal suo tempo di generazione seriale, il tempo che intercorre in media tra il momento in cui una persona e' contagiato e il momento in cui diventa a sua volta contagiosa. In linea di massima un focolaio epidemico singolo si esaurisce in 10-20 tempi di generazione seriale ma, come visto al punto precedente la societa' e' in genere composta da multipli gruppi indipendenti che si trasmettono la malattia con tempistiche diverse.
8) L'eccesso di mortalita' e' il parametro piu' affidabile per misurare il decorso dell'epidemia. In assenza di studi a campione dedicati, nei quali si misura la percentuale della popolazione che ha sviluppato anticorpi contro il germe responsabile dell'epidemia, la misura statistica piu' affidabile e' quella del tasso di mortalita' per milione di abitanti e per settimana. Su questo tipo di rilevazione l'epidemia appare come un picco. La ragione per la quale questa misura e' affidabile e' che le statistiche basate sulle diagnosi o sulla causa di morte sono affette da potenziali errori mentre il tasso grezzo di mortalita' ne e' in larga misura esente. Studi di questo tipo sono stati pubblicati ad esempio dall'Ufficio Nazionale di Statistica della Gran Bretagna. Inoltre i dati di mortalita' sono consultabili sul sito di Euromomo. Il grafico riportato qui sotto descrive l'andamento del tasso grezzo di mortalita' in Italia e in Svezia, usando i dati dell'Ufficio Nazionale di Statistica inglese:
9) Flatten the curve. Poiche' la fine dell'epidemia si verifica quando la maggioranza della popolazione suscettibile si e' immunizzata, l'epidemiologia classica vede le misure di isolamento soltanto come strumenti provvisori, il cui scopo e' rallentare il decorso epidemico allo scopo di mantenere il picco dei contagi al di sotto della capienza dei servizi sanitari: alla fine il numero di persone colpite sara' lo stesso, ma a nessun malato sara' stata negata l'assistenza. Espressioni molto nette in questo senso sono state pronunciate dagli epidemiologi J. Giesecke e E. Caumes.
9) L'epidemia di influenza del 2009. Una epidemia che ha dimostrato alcuni principi importanti e' stata l'influenza del 2009. Il virus responsabile di questa pandemia, apparso inizialmente negli USA, era una nuova variante del virus AH1N1. Furono colpiti soprattutto i giovani e per questo la letalita' risulto' bassa. Studi sierologici rivelarono che una ampia percentuale delle persone di eta' superiore ai 60 anni possedeva gia' anticorpi contro il virus, frutto evidentemente di una precedente epidemia influenzale dovuta ad un virus antigenicamente simile, che puo' essere situata intorno al 1960. Per una descrizione di questa epidemia si puo' vedere la pagina web ad essa dedicata sul sito del CDC. Ovviamente questo caso dimostra che l'immunita' contro l'influenza e' di lunghissima durata e che sono le mutazioni stagionali del virus a causare le reinfezioni.
Alcune definizioni e termini importanti
Attack rate (frazione di popolazione colpita): il numero di casi di malattia registrati nella popolazione al termine dell'epidemia.
Immunità di popolazione (o di gregge): la frazione di popolazione immune, grazie al vaccino o alla pregressa malattia, necessaria affinche' l'epidemia si arresti.
Letalita': il rapporto tra numero di decessi e numero di casi.
Mortalita': il rapporto tra il numero di decessi causati dalla malattia e la numerosita' della popolazione. Di solito si esprime in numero di decessi per centomila abitanti e per anno. Il tasso grezzo di mortalita' annuale per tutte le cause in tutti i paesi avanzati e' nell'ordine dell'1% (1.000 su centomila) o poco piu' alto.
Reservoir: la specie animale (se esistente) che ospita stabilmente l'agente infettivo responsabile dell'epidemia umana. Ad esempio il reservoir della peste sono i roditori selvatici e domestici; quello della rabbia i carnivori e i pipistrelli. Morbillo, vaiolo e poliomielite non hanno reservoir animale e colpiscono soltanto l'uomo.
Tempo di generazione seriale (serial generation time): il tempo che intercorre tra l'avvenuto contagio e la meta' del periodo durante il quale il malato e' capace di contagiare a sua volta.
Alcuni articoli interessanti:
E. Caumes Eric Caumes, infectiologue, pense qu'il faut "laisser les jeunes se contaminer entre eux" Intervista citata su Huffington post 02/08/2020
J. GieseckeThe invisible pandemic Lancet. 2020; 395: e98.
J. Myers Covid-19: After a severe epidemic, South Africa appears to be approaching some herd immunity Maverick, 7/10/2020.